
A capacidade de bactérias, vírus, fungos e parasitas de resistir à ação de medicamentos é considerada uma ameaça global urgente pela Organização Mundial de Saúde (OMS). Segundo estudo publicado em setembro pela revista The Lancet, são estimadas mais de 39 milhões de mortes por resistência a antibióticos até 2050. A resistência antimicrobiana (RAM) já é uma realidade para uma grande diversidade de doenças infecciosas, a exemplo da tuberculose — alguns pacientes já não respondem ao esquema básico de medicamentos para a doença.
“A RAM dificulta ou impossibilita o tratamento de infecções comuns, aumentando as taxas de mortalidade da população. Infecções que antes eram tratáveis podem se tornar fatais, sem cura. Isso pode afetar procedimentos médicos que dependem de antimicrobianos eficazes, como cirurgias, quimioterapia e transplantes de órgãos. Sem medicamentos confiáveis, esses procedimentos se tornam muito mais arriscados”, alerta Evelyne Girão, infectologista e coordenadora do Serviço de Controle de Infecção Hospitalar (SCIH) do Hospital São José (HSJ), unidade da Secretaria da Saúde do Ceará (Sesa).
A resistência antimicrobiana não está restrita ao ambiente hospitalar, e algumas atitudes tomadas pelas pessoas contribuem para o agravamento desse problema, como a automedicação. Os antibióticos, por exemplo, devem ser prescritos pelo médico e usados somente no tratamento de infecções causadas por bactérias, como pneumonia, amigdalite, sinusite, infecções urinárias e infecções sexualmente transmissíveis (ISTs). “Nem todas as infecções requerem antibióticos. Muitas doenças respiratórias, como resfriados e gripes, são causadas por vírus e não respondem a esses medicamentos”, ressalta a médica.
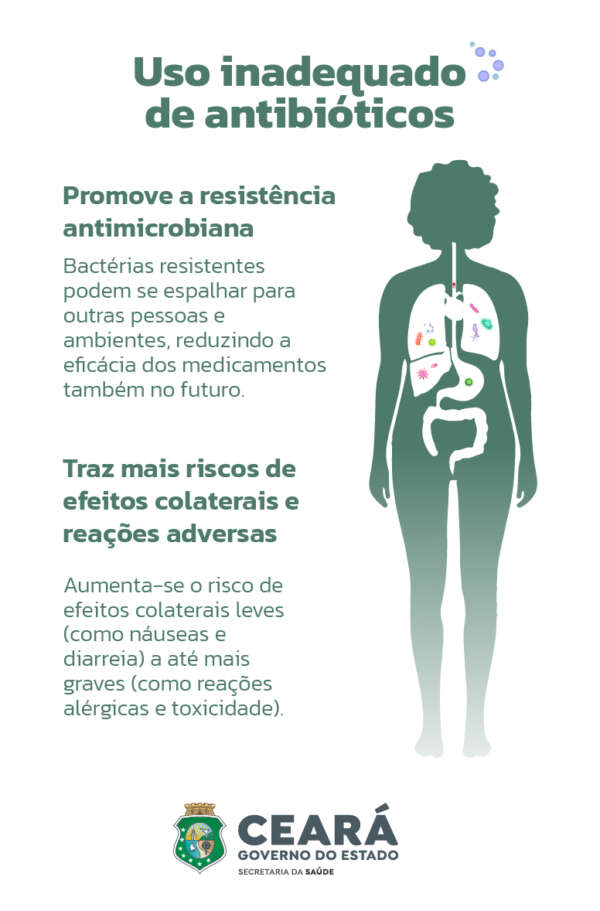
E mesmo quando o medicamento é devidamente prescrito pelo médico, se o paciente não fizer o tratamento da maneira correta ou interrompê-lo antes do fim, isso também pode resultar no desenvolvimento das chamadas superbactérias. “Isso acontece porque o tratamento inadequado pode não eliminar todas as bactérias. As mais sensíveis são destruídas primeiro, enquanto as mais resistentes podem sobreviver. Essas bactérias sobreviventes podem se multiplicar e se tornar predominantes, adquirindo ou transmitindo genes de resistência”, explica Girão.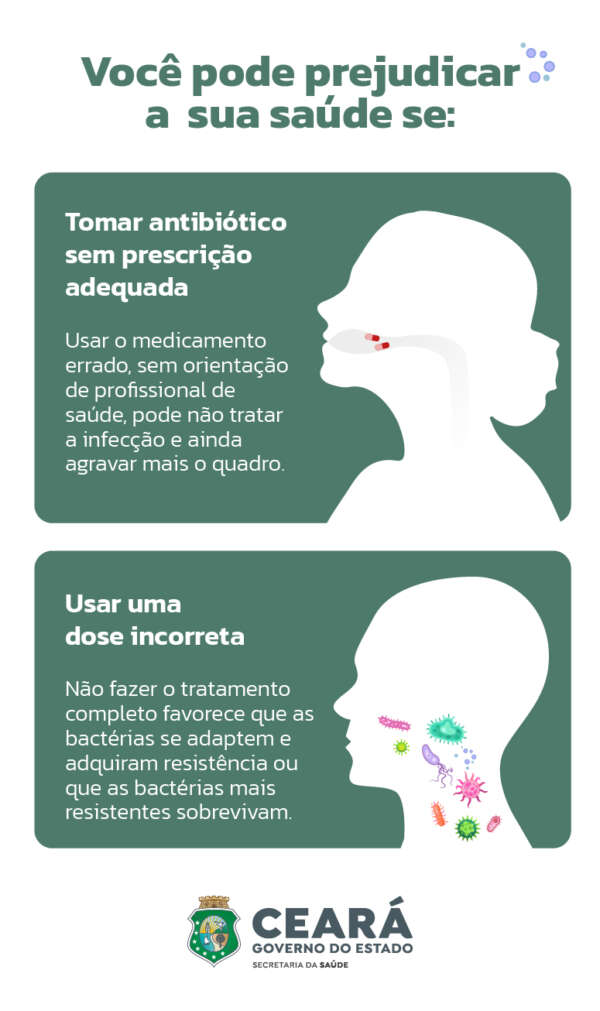
O farmacêutico do HSJ, Jardel Oliveira, pontua que tomar o antibiótico fora dos horários planejados também pode ser prejudicial ao organismo. “Quando administrado após o horário, a concentração do medicamento no organismo pode diminuir de tal maneira que a bactéria pode voltar a se multiplicar e, por conta dessa exposição danosa para a bactéria, criar resistência ao medicamento. Malefícios também podem acontecer quando o antibiótico é administrado antes do horário, como intoxicação e aparecimento de efeitos indesejáveis”, afirma.
Outro perigo do uso indiscriminado de antibióticos apontado pelo farmacêutico é a eliminação das bactérias boas para o organismo. Por não serem seletivos, eles eliminam tanto as bactérias que estão causando a infecção quanto as bactérias boas presentes no nosso corpo. “O uso prolongado e indiscriminado de antibióticos pode interferir na microbiota intestinal causando disbiose [um desequilíbrio na diversidade das bactérias que habitam o intestino], que acarreta consequências à saúde do indivíduo a curto e longo prazo”, alerta.
Oliveira elenca ainda algumas medidas que auxiliam no combate à resistência antimicrobiana: administração de antibióticos apenas com orientação de profissional prescritor; imunização; controle de vetores; lavagem de mãos e higienização de alimentos a fim de reduzir a transmissão de infecções.
 Saúde INCA alerta para os riscos de cigarros com sabor e aroma entre jovens Saúde Dois Reis da Babilônia, um Funcionário da Alfândega do Egito e um Tesouro Escondido da Córsega Lideram o Leilão de Antiguidades e Arte Antiga da TimeLine de 2 de junho O Primeiro Dia é o leilão principal que conta com um catálogo impresso exclusivo; as sessões de 3 a 8 de junho são somente online; Moedas, Pesos, F...
Saúde INCA alerta para os riscos de cigarros com sabor e aroma entre jovens Saúde Dois Reis da Babilônia, um Funcionário da Alfândega do Egito e um Tesouro Escondido da Córsega Lideram o Leilão de Antiguidades e Arte Antiga da TimeLine de 2 de junho O Primeiro Dia é o leilão principal que conta com um catálogo impresso exclusivo; as sessões de 3 a 8 de junho são somente online; Moedas, Pesos, F...  Saúde Uso excessivo de telas prejudica criatividade nas brincadeiras
Saúde Uso excessivo de telas prejudica criatividade nas brincadeiras  Saúde Diagnóstico precoce pode estabilizar progressão da esclerose múltipla
Saúde Diagnóstico precoce pode estabilizar progressão da esclerose múltipla  Vacinação Aeroporto de Fortaleza terá ponto de vacinação contra o sarampo com foco na Copa do Mundo 2026
Vacinação Aeroporto de Fortaleza terá ponto de vacinação contra o sarampo com foco na Copa do Mundo 2026  Saúde Técnica ATTA permite tratar varizes sem internação
Saúde Técnica ATTA permite tratar varizes sem internação  Saúde Fatores fisiológicos influenciam ganho e perda de peso
Saúde Fatores fisiológicos influenciam ganho e perda de peso  Medicina humanizada Mutirão da saúde em Fortaleza mobiliza hospitais universitários para agilizar exames e cirurgias pelo SUS
Medicina humanizada Mutirão da saúde em Fortaleza mobiliza hospitais universitários para agilizar exames e cirurgias pelo SUS  Ceará Hospital de Messejana realiza oficinas de alimentação voltada para a saúde do coração de pacientes da Reabilitação Cardíaca
Ceará Hospital de Messejana realiza oficinas de alimentação voltada para a saúde do coração de pacientes da Reabilitação Cardíaca Mín. 23° Máx. 35°



